
โรงพยาบาลลำปาง

หัวหน้ากลุ่มงานการพยาบาล
ผู้ป่วยโสต ศอ นาสิก และจักษุ
หัวหน้าหอผู้ป่วยพิเศษเมตตา
เบอร์ติดต่อ 5104-5
ประกอบด้วย 2 หอผู้ป่วย ได้แก่ 1.หอผู้ป่วยโสต ศอ นาสิก จักษุ 2.หอผู้ป่วยพิเศษเมตตา
หอผู้ป่วยจักษุ โสต ศอ นาสิก ให้บริการผู้ป่วยที่เข้ารับการรักษาในปัญหาพยาธิสภาพที่ดวงตาและหู คอ จมูก มีเตียงสามัญ29 เตียง เตียง ห้องพิเศษ 6 เตียง รวม 35 เตียง ผู้ป่วยส่วนใหญ่เป็นผู้ป่วยที่นัดมาทำการผ่าตัดในวันราชการร้อยละ 80 เป็นกลุ่มผู้ป่วยจักษุ และร้อยละ 20 เป็นผู้ป่วยจักษุ โสต ศอ นาสิก โรคที่พบมาก 5 อันดับโรคทางจักษุ ได้แก่ โรคต้อกระจก จอรับภาพหลุดลอก ต้อหิน อุบัติเหตุทาง และแผลที่กระจกตา โรคที่พบมาก 5 อันดับโรคทางโสต ศอ นาสิก ได้แก่ Sleepapnea, Cellulitis and abscess, มะเร็ง head neck, ทอลซิลอักเสบ และ Epitaxis

หอผู้ป่วยพิเศษเมตตา ให้บริการพยาบาลผู้ป่วยที่ต้องการห้องพิเศษทุกกลุ่มโรค ที่ไม่มีโรคแทรกซ้อนหรือภาวะแทรกซ้อนที่ซับซ้อน อย่างต่อเนื่อง 24 ชั่วโมง โดยมีการทำงานร่วมกับแพทย์ พยาบาลและทีมสหวิชาชีพตามมาตรฐาน วิชาชีพเพื่อให้เกิดความปลอดภัย ไม่เกิดภาวะแทรกซ้อนที่ป้องกันได้ ด้วยเทคโนโลยีที่ทันสมัยเพื่อให้เกิดความพึงพอใจสูงสุด ผู้ป่วย 5 อันดับแรกที่รับบริการ ได้แก่ ต้อกระจก ผู้ป่วยศัลยกรรมกระดูกและข้อ มารดาและทารกแรกคลอด และผู้ป่วยศัลยกรรม

การพัฒนาแนวปฏิบัติการดูแลผู้ป่วยผ่าตัดจอประสาทตาลอกที่ได้รับการฉีดแก๊ส หอผู้ป่วยจักษุ โสต ศอ นาสิก โรงพยาบาลลำปาง

CQIเรื่องการพัฒนาโปรแกรมการรายงานข้อมูลการใช้ห้องพิเศษโรงพยาบาลลำปาง โดยใช้ Looker studio หอผู้ป่วยพิเศษเมตตา โรงพยาบาลลำปาง
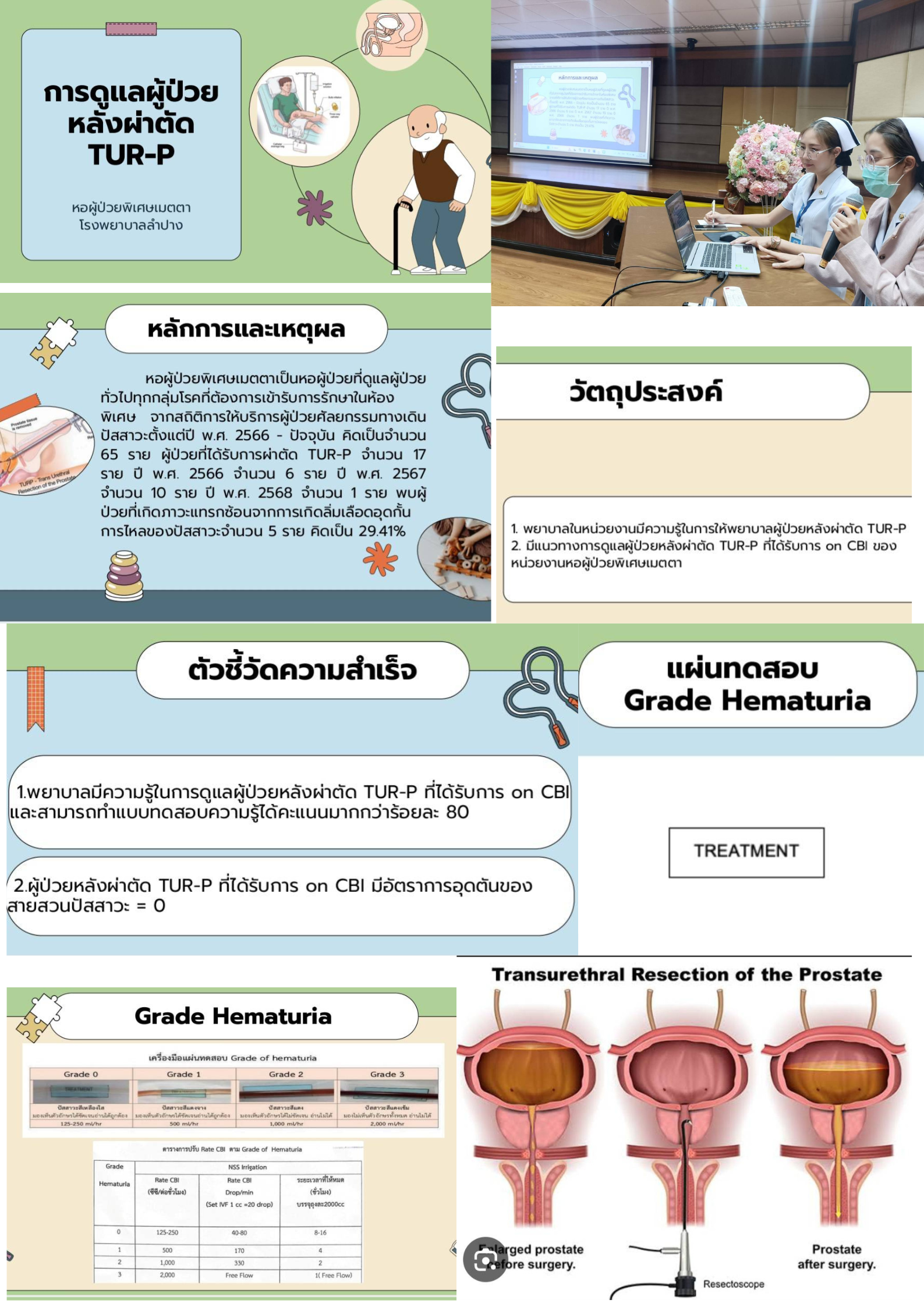
KM เรื่อง การดูแลผู้ป่วยหลังทำ TURP หอผู้ป่วยพิเศษเมตตา โรงพยาบาลลำปาง

นวัตกรรม เรื่อง Motion Knee TKA หอผู้ป่วยพิเศษเมตตา โรงพยาบาลลำปาง
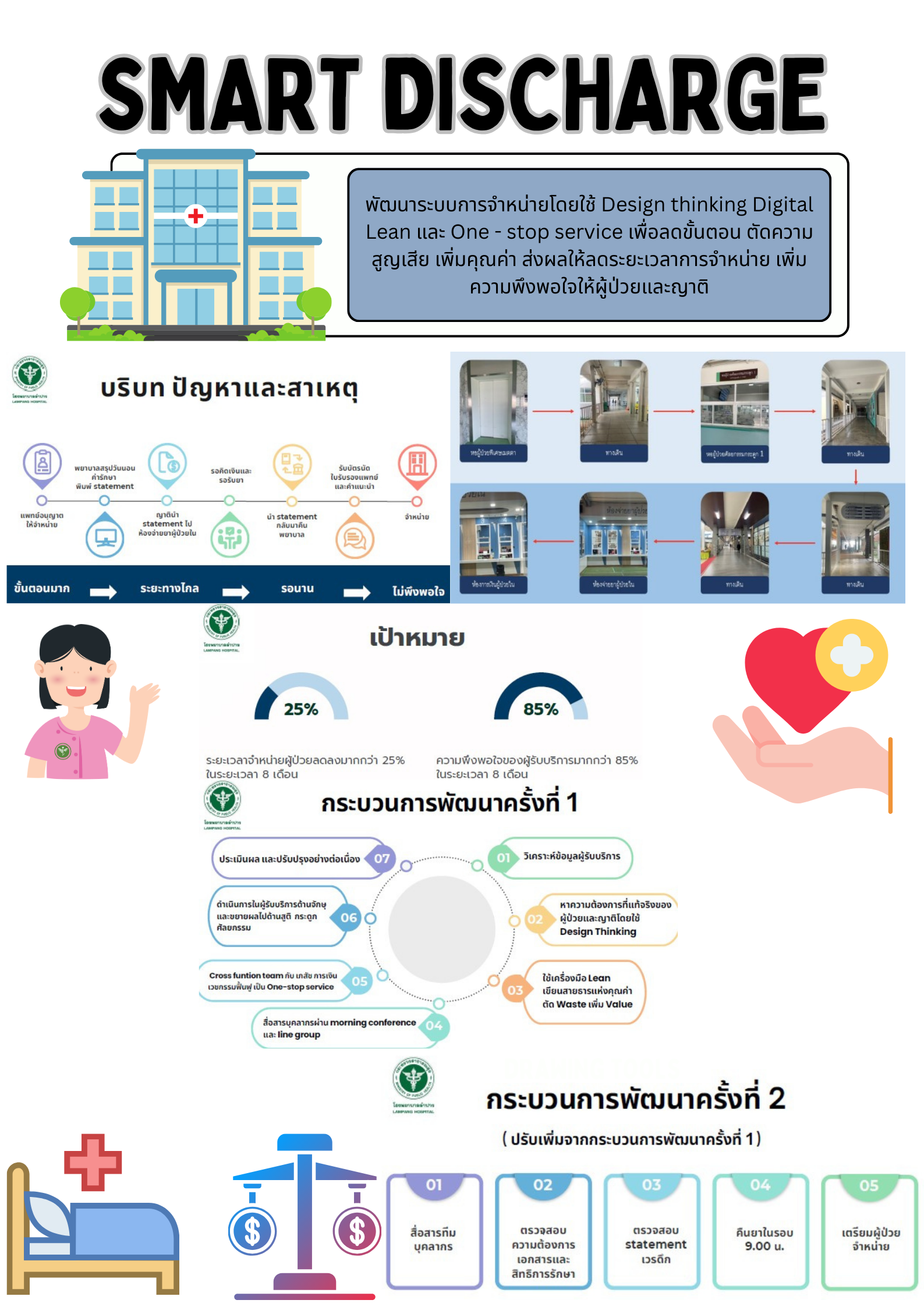
LEAN เรื่อง smart Discharge หอผู้ป่วยพิเศษเมตตา โรงพยาบาลลำปาง
กรุณาเลือกตัวชี้วัดจากเมนูด้านซ้ายเพื่อแสดงรายละเอียดและข้อมูลสถิติ หรือคลิกที่ปุ่ม "บันทึกข้อมูลตัวชี้วัด" เพื่อเพิ่มข้อมูลใหม่
รายการความเสี่ยง
วัดผลความพึงพอใจของผู้ป่วยหนักที่ได้รับการดูแลจากบุคลากรทางการพยาบาล โดยประเมินจากแบบสอบถามความพึงพอใจ ซึ่งมีระดับคะแนน 1-5 โดยระดับ 4-5 ถือว่าเป็นระดับดีถึงดีมาก
ร้อยละของคะแนนความพึงพอใจ = (จำนวนผู้ป่วยที่ประเมินความพึงพอใจระดับดีถึงดีมาก / จำนวนผู้ป่วยที่ตอบแบบประเมินทั้งหมด) × 100
กราฟแสดงร้อยละความพึงพอใจรายเดือน
รายการความเสี่ยง
วัดจำนวนข้อร้องเรียนที่เกี่ยวข้องกับพฤติกรรมการให้บริการของบุคลากรในหน่วยผู้ป่วยหนัก โดยรวบรวมข้อมูลจากช่องทางการร้องเรียนต่างๆ เช่น กล่องรับความคิดเห็น, ศูนย์รับเรื่องร้องเรียน, หรือการร้องเรียนโดยตรงต่อผู้บริหาร
อัตราข้อร้องเรียน = จำนวนข้อร้องเรียนด้านพฤติกรรมบริการในหน่วยผู้ป่วยหนัก / เดือน
กราฟแสดงข้อร้องเรียนรายเดือน
SIMPLE Patient safety
อัตราการติดเชื้อที่ตำแหน่งผ่าตัดสะอาด (Surgical Site Infection - SSI) ในผู้ป่วยที่ได้รับการผ่าตัดประเภทสะอาด (Clean Surgery) ภายใน 30 วันหลังการผ่าตัด หรือภายใน 90 วันกรณีมีการใส่อุปกรณ์เทียม
อัตราการติดเชื้อ SSI = (จำนวนผู้ป่วยที่มีการติดเชื้อที่ตำแหน่งผ่าตัดสะอาด / จำนวนผู้ป่วยที่ได้รับการผ่าตัดสะอาดทั้งหมด) × 100
กราฟแสดงอัตราการติดเชื้อ SSI รายเดือน
SIMPLE personal safety
วัดจำนวนครั้งที่บุคลากรของโรงพยาบาลเป็นผู้เผยแพร่ข้อมูลความลับของผู้ป่วยผ่านสื่อสังคมออนไลน์ (Social Media) สู่ภายนอกโดยไม่ได้รับอนุญาตหรือไม่เป็นไปตามนโยบายการรักษาความลับผู้ป่วย
อัตราการเผยแพร่ข้อมูลความลับ = จำนวนครั้งที่บุคลากรเผยแพร่ข้อมูลความลับผู้ป่วยผ่าน Social Media สู่ภายนอก / ปี
กราฟแสดงสถิติการเผยแพร่ข้อมูลความลับผู้ป่วยรายปี
Specific Clinical Risk
ระยะเวลาเฉลี่ยที่ใช้ในการหย่าเครื่องช่วยหายใจ (Weaning Time) ในผู้ป่วย COPD ตั้งแต่เริ่มต้นกระบวนการหย่าเครื่องจนถึงการถอดท่อช่วยหายใจสำเร็จ
Weaning Time = ผลรวมของระยะเวลาหย่าเครื่องช่วยหายใจของผู้ป่วย COPD ทั้งหมด (ชั่วโมง) / จำนวนผู้ป่วย COPD ที่หย่าเครื่องช่วยหายใจสำเร็จ
กราฟแสดงระยะเวลาเฉลี่ยในการหย่าเครื่องช่วยหายใจรายเดือน
ตัวชี้วัดรายวอร์ด
วัดผลความพึงพอใจของผู้ป่วยหนักที่ได้รับการดูแลจากบุคลากรทางการพยาบาลในแต่ละวอร์ด โดยประเมินจากแบบสอบถามความพึงพอใจ ซึ่งมีระดับคะแนน 1-5 โดยระดับ 4-5 ถือว่าเป็นระดับดีถึงดีมาก
ร้อยละของคะแนนความพึงพอใจ = (จำนวนผู้ป่วยที่ประเมินความพึงพอใจระดับดีถึงดีมากในวอร์ด / จำนวนผู้ป่วยที่ตอบแบบประเมินทั้งหมดในวอร์ด) × 100
กราฟแสดงร้อยละความพึงพอใจรายเดือนเทียบกับวอร์ดอื่น
อัตราอุบัติการณ์ภาวะแทรกซ้อนที่ป้องกันได้
อัตราการเกิดแผลกดทับในระดับ 2-4 ในผู้ป่วยที่มีความเสี่ยงต่อการเกิดแผลกดทับ โดยระดับ 2 คือการเกิดการฉีกขาดของผิวหนังบางส่วน, ระดับ 3 คือการสูญเสียผิวหนังทั้งชั้น และระดับ 4 คือการสูญเสียเนื้อเยื่อทั้งหมด
อัตราการเกิดแผลกดทับ = (จำนวนผู้ป่วยที่เกิดแผลกดทับระดับ 2-4 / จำนวนผู้ป่วยที่มีความเสี่ยงต่อการเกิดแผลกดทับทั้งหมด) × 100
กราฟแสดงอัตราการเกิดแผลกดทับรายเดือน
อัตราอุบัติการณ์ภาวะแทรกซ้อนที่ป้องกันได้
อัตราอุบัติการณ์ภาวะแทรกซ้อนที่ป้องกันได้
อัตราการเกิดแผลกดทับในระดับ 2-4 ในผู้ป่วยที่มีความเสี่ยงต่อการเกิดแผลกดทับ โดยระดับ 2 คือการเกิดการฉีกขาดของผิวหนังบางส่วน, ระดับ 3 คือการสูญเสียผิวหนังทั้งชั้น และระดับ 4 คือการสูญเสียเนื้อเยื่อทั้งหมด
อัตราการเกิดแผลกดทับ = (จำนวนผู้ป่วยที่เกิดแผลกดทับระดับ 2-4 / จำนวนผู้ป่วยที่มีความเสี่ยงต่อการเกิดแผลกดทับทั้งหมด) × 100
กราฟแสดงอัตราการเกิดแผลกดทับรายเดือน
อัตราอุบัติการณ์ภาวะแทรกซ้อนที่ป้องกันได้
อุบัติการณ์การพลัดตกหกล้มของผู้ป่วยที่มีความรุนแรงระดับ GHI ซึ่งส่งผลให้เกิดการเสียชีวิต (G) การทุพพลภาพถาวร (H) หรือต้องเข้ารับการรักษาในโรงพยาบาลนานกว่าที่คาดการณ์ไว้มากกว่า 7 วัน (I)
อุบัติการณ์พลัดตกหกล้ม ระดับ GHI = จำนวนครั้งของเหตุการณ์ผู้ป่วยพลัดตกหกล้มที่มีความรุนแรงระดับ GHI / เดือน
กราฟแสดงสถิติการเกิดอุบัติการณ์พลัดตกหกล้มระดับ GHI รายเดือน
อัตราอุบัติการณ์ภาวะแทรกซ้อนที่ป้องกันได้
อุบัติการณ์การพลัดตกหกล้มของผู้ป่วยที่มีความรุนแรงระดับ CDEF ซึ่งระดับ C คือไม่เกิดอันตรายแต่ต้องเพิ่มการเฝ้าระวัง, ระดับ D คือเกิดอันตรายเล็กน้อย ต้องติดตามอาการ, ระดับ E คือเกิดอันตรายชั่วคราวต้องรักษาเพิ่มเติม และระดับ F คือเกิดอันตรายชั่วคราวและต้องนอนโรงพยาบาลนานขึ้น
อุบัติการณ์พลัดตกหกล้ม ระดับ CDEF = จำนวนครั้งของเหตุการณ์ผู้ป่วยพลัดตกหกล้มที่มีความรุนแรงระดับ CDEF / เดือน
กราฟแสดงสถิติการเกิดอุบัติการณ์พลัดตกหกล้มระดับ CDEF รายเดือน
Specific Clinical Risk
ระยะเวลาเฉลี่ยที่ใช้ในการหย่าเครื่องช่วยหายใจ (Weaning Time) ในผู้ป่วย COPD ตั้งแต่เริ่มต้นกระบวนการหย่าเครื่องจนถึงการถอดท่อช่วยหายใจสำเร็จ
Weaning Time = ผลรวมของระยะเวลาหย่าเครื่องช่วยหายใจของผู้ป่วย COPD ทั้งหมด (ชั่วโมง) / จำนวนผู้ป่วย COPD ที่หย่าเครื่องช่วยหายใจสำเร็จ
กราฟแสดงระยะเวลาเฉลี่ยในการหย่าเครื่องช่วยหายใจรายเดือน
ตัวชี้วัดรายวอร์ด
วัดผลความพึงพอใจของผู้ป่วยหนักที่ได้รับการดูแลจากบุคลากรทางการพยาบาลในแต่ละวอร์ด โดยประเมินจากแบบสอบถามความพึงพอใจ ซึ่งมีระดับคะแนน 1-5 โดยระดับ 4-5 ถือว่าเป็นระดับดีถึงดีมาก
ร้อยละของคะแนนความพึงพอใจ = (จำนวนผู้ป่วยที่ประเมินความพึงพอใจระดับดีถึงดีมากในวอร์ด / จำนวนผู้ป่วยที่ตอบแบบประเมินทั้งหมดในวอร์ด) × 100
กราฟแสดงร้อยละความพึงพอใจรายเดือนเทียบกับวอร์ดอื่น
อุบัติการณ์พลัดตกหกล้ม ระดับ GHI = จำนวนครั้งของเหตุการณ์ผู้ป่วยพลัดตกหกล้มที่มีความรุนแรงระดับ GHI / เดือน
กราฟแสดงสถิติการเกิดอุบัติการณ์พลัดตกหกล้มระดับ GHI รายเดือน
อัตราอุบัติการณ์ภาวะแทรกซ้อนที่ป้องกันได้
อุบัติการณ์การพลัดตกหกล้มของผู้ป่วยที่มีความรุนแรงระดับ CDEF ซึ่งระดับ C คือไม่เกิดอันตรายแต่ต้องเพิ่มการเฝ้าระวัง, ระดับ D คือเกิดอันตรายเล็กน้อย ต้องติดตามอาการ, ระดับ E คือเกิดอันตรายชั่วคราวต้องรักษาเพิ่มเติม และระดับ F คือเกิดอันตรายชั่วคราวและต้องนอนโรงพยาบาลนานขึ้น
อุบัติการณ์พลัดตกหกล้ม ระดับ CDEF = จำนวนครั้งของเหตุการณ์ผู้ป่วยพลัดตกหกล้มที่มีความรุนแรงระดับ CDEF / เดือน
กราฟแสดงสถิติการเกิดอุบัติการณ์พลัดตกหกล้มระดับ CDEF รายเดือน